על פי רוב, המחלה מתפרצת בין הגילאים 20-30 או 50-60 בדרגות חומרה משתנות. מחלה אוטואימונית זו אינה מדבקת ואינה קטלנית, אך חלק מהחולים במחלה (10-15%) סובלים גם מפגיעה משמעותית בפרקים, שיכולה לגרום לכאבים ואף לנכות.
גורמים להופעת המחלה
הגורמים להופעת המחלה אינם מובנים לגמרי, אך נראה כי לפחות חלק מהסיבה היא תורשתית. מחקרים אחרונים מצביעים על כך כי המחלה נובעת מכשל במערכת החיסון, שגורם תא מסוג לימפוציט T.
מחלת הפסוריאזיס מתפרצת לעתים בעקבות דלקת גרון, בעיקר אצל ילדים, בעקבות זיהום, בעקבות נטילת תרופות מסוימות, או בעקבות לחץ (סטרס). לחץ גם יכול להחמיר את המחלה לאחר התפרצותה, וכך גם פציעות או שריטות באזור הנגוע.
פסוריאזיס נחלקת למספר סוגים, בהתאם לאזור הנגוע:
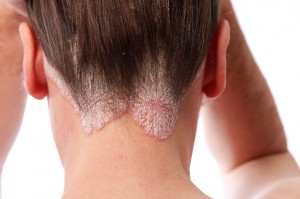
- פסוריאזיס וולגריס- הסוג הנפוץ ביותר, הכולל הופעה של קשקשים רק באזורים מסוימים, לרוב בקרקפת, בברכיים, ציפורניים ומפרקים.
- גוטטה פסוריאזיס (או פסוריאזיס טיפתית)- נפוצה אצל ילדים ומתבטאת בהופעת נקודות אדומות, לעתים לאחר דלקת גרון.
- פסוריאזיס אינברסה- מחלה זו כוללת הופעת קשקשת באזורים פנימיים: טבור, מפשעות, בית שחי.
- פוסטוריאל פסוריאזיס- כולל נגעים מוגלתיים על כפות הידיים והרגליים. מצב זה עלול לעתים להיות מסכן חיים.
- פסוריאזיס אריתרודרמה- המקרה הקשה ביותר של המחלה, כולל אדמימות בכל הגוף מלבד הפנים, וכן שינויים בציפורניים הנהפכות מעובות.
סימפטומים לפסוריאזיס
הסימפטומים הקשורים בנגעי העור הם כמובן גירוד, חוסר נוחות ולעתים תחושה של שריפה או כאב. אצל חלק מהחולים מופיעים נגעים גם על הציפורניים, בצורה של כתמים צהבהבים, היווצרות שקעים זעירים בציפורן או התעבות הציפורן.
דלקת המפרקים שפוגעת בחלק מהחולים עלולה לגרום לכאבים עזים, וכאמור גם לנכות.
השפעת הפסוריאזיס על מערכות הגוף אינה מסתיימת במפרקים. חולי פסוריאזיס סובלים גם מסוכרת וממחלות כלי דם אחרות, בין היתר מתסמונת המטבולית (המורכבת מלחץ דם גבוה, סוכרת ויתר שומנים בדם) בשיעור גבוה לעומת שאר האוכלוסייה.
נראה כי המחלה קשורה במערכות הגוף הפנימיות. קיים קשר הדוק בין המחלה הזו למחלות אחרות, גם אם טיב הקשר עוד אינו ידוע לגמרי.
למחלה עלולות להיות גם השפעות נפשיות, בעיקר למי שסובל מנגעים רבים באזורים גלויים לעין, וחש חוסר בטחון עקב המראה החיצוני.
מובן שבהקשר זה יש חשיבות רבה ליחס של החברה, הקרובה והרחוקה, כלפי החולים. סקר שנערך לפני כשנה מצא שהמודעות הציבורית למחלה נמוכה ביותר: כמחצית מהישראלים חושבים שהפסוריאזיס היא מחלה מדבקת, ורוב הישראלים לא מוכנים לנהל קשר רומנטי עם חולה פסוריאזיס.
לכן, אין זה פלא שרבים מהחולים מתקשים להתמודד עם המחלה, סובלים מדיכאון ואף שיעור ההתאבדויות גבוה יחסית בקרב חולי פסוריאזיס.
טיפול
פסריאזיס היא מחלה כרונית. לא ניתן לטפל בה לגמרי, אולם ניתן להשהות את פעולתה למספר שנים. נגעים קלים מטופלים באמצעות קרמים ומשחות המקלפות את הקשקשת, בעוד שנגעים קשים יותר מטופלים בעיקר בכמה שיטות:
פוטותרפיה
בפוטותרפיה ישנה חשיפה לשמש באמצעים מלאכותיים, תוך סינון חלק מקרני השמש המזיקות. הטיפול נערך 3 פעמים בשבוע במשך שלושה חודשים ומביא להפוגה משמעותית במחלה, אך לעתים יש לו תופעות לוואי כמו הזדקנות העור או הופעת פיגמנטציה. מחקה את האפקט של שהייה בים המלח.
תרופות
בין היתר סטרואידים ונגזרות של ויטמין A וויטמין D.
תכשירים ביולוגיים
הדור החדש של התרופות, שפוגעות בהיווצרות התהליך הדלקתי בתוך הגוף.
טיפול אלטרנטיבי
כיום ישנם מרכזי רפואה משלימה לחולי פסוריאזיס המתייחסים למחלה על היבטיה השונים, בגישה מולטי-דיסציפלינרית: טיפול של רופא עור, ראומטולוג, טיפול תזונתי וטיפול נפשי.
ראו גם: